Acompanhe também nossos posts no Instagram!
Doença de Alzheimer: definições e principais sintomas
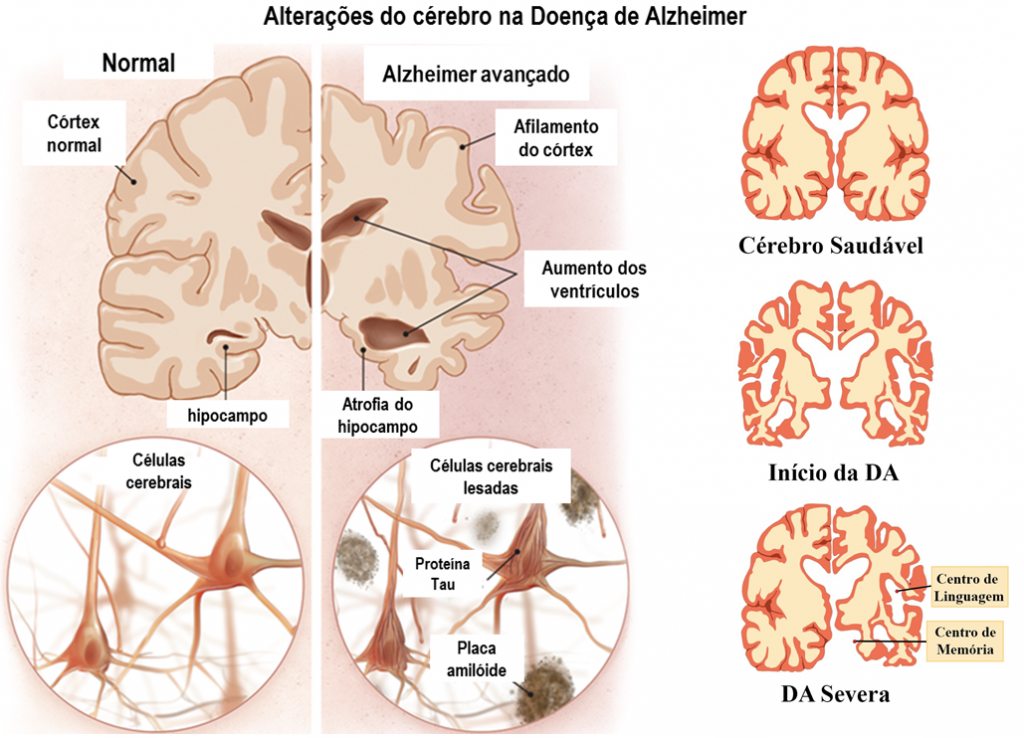
A doença de Alzheimer (DA) é uma patologia neurodegenerativa (Figura 1), ou seja, há degeneração dos neurônios de forma irreversível, ocorrendo assim prejuízo progressivo à cognição e memória, bem como das habilidades motoras (CAETANO, SILVA, SILVEIRA, 2017).
A DA tem como característica histopatológica a perda sináptica e morte de neurônios em áreas do cérebro que se responsabilizam por funções cognitivas, incluindo córtex cerebral, entorrinal, hipocampo e estriado ventral. Os depósitos fibrilares amiloidais (Figura 1) podem ser histopatologias encontradas no parênquima cerebral de portadores dessa doença, e estão nas paredes de vasos sanguíneos, onde há perda neuronal e sináptica, bem como tem presença da ativação inflamatória e da glia (SEREKINI, VITAL, 2008).
Desta forma, as manifestações cognitivas e neuropsiquiátricas resultantes da deficiência podem ser caracterizadas pela evolução da doença, tendo inicialmente perda progressiva da memória recente. Conforme o percurso da patologia pode-se descrever sintomas (Figura 2) como:
- dificuldades de atenção e fluência verbal,
- deterioração da capacidade de realizar cálculos, de usar objetos comuns e ferramentas,
- dificuldade nas habilidades visuoespaciais (SERENIKI, VITAL, 2008; RIBEIRO, 2010).
Um breve histórico
O primeiro diagnóstico para a Doença de Alzheimer foi realizado em 1906, pelo neuropatologista e psiquiatra alemão Alois Alzheimer (Figura 3), quando apresentou um relato de caso no 37º Encontro de Psiquiatria do Sudoeste da Alemanha. Alzheimer já acompanhava essa paciente desde 1901, quando foi internada no Hospital Psiquiátrico Frankfurt. Apesar de jovem, com apenas 51 anos, e saudável, a paciente apresentava perda da memória recente, desorientação, dificuldades com a linguagem e oscilações de humor e comportamento. Durante quatro anos, a paciente continuou sendo observada até que, em 1906, faleceu em decorrência de uma pneumonia. Então, Alzheimer pôde realizar estudos no cérbero da paciente e observou anomalias no tecido cerebral, como “depósitos” que formavam placas circulares por todo o cérebro, que atualmente são conhecidos como proteína beta-amilólide e emaranhados neurofibrilares (SMITH, 1999; RIBEIRO, 2010). Entretanto, o termo Doença de Alzheimer foi introduzido apenas em 1910 pelo psiquiatra Emil Kraepelin, conhecido nos dias de hoje como o “pai da psiquiatria moderna”. (RIBEIRO, 2010).
Quais são as causas da DA?
A DA é uma doença complexa que envolve muitos fatores. Devido à complexidade dos cérebros humanos, à falta de modelos animais razoáveis e ferramentas de pesquisa, a patogênese detalhada da DA ainda não está clara até agora. Com isso, muitas hipóteses sobre a etiologia da DA têm sido elaboradas pelos pesquisadores nas últimas décadas, dentre as quais se destacam:
- Hipótese da cascata amiloidal: baseada na produção e acúmulo da substância β-amilóide, formando placas senis;
- Hipótese colinérgica: problemas nos neurônios estimulados pelo neurotransmissor acetilcolina seriam responsáveis pelas falhas cognitivas.
Neste texto, vamos dar ênfase a hipótese colinérgica, pois esta é a base dos medicamentos da classe de inibidores de colinesterases, que serão abordados nos próximos posts. Sendo assim, com base em modelos animais semelhantes à doença de Alzheimer, tal hipótese propõe que a disfunção do sistema colinérgico promove a deficiência de memória. Outro ponto importante é que foi observada degeneração dos neurônios e redução dos marcadores colinérgicos, principalmente das enzimas colina acetiltransferase e acetilcolinesterase, nos cérebros de pacientes com DA, sobretudo no córtex cerebral (RIBEIRO, 2010; SERENIKI, VITAL, 2008).
A deficiência colinérgica decorre pela redução da atividade da enzima fosfolipase A2 (PLA2), que promove a liberação do ácido araquidônico das membranas de fosfolipídeos, sendo este essencial na síntese dos principais mediadores da resposta inflamatória. Consequentemente, ocorre um declínio no catabolismo da fosfatidilcolina (um dos substratos da PLA2), o que reduz a quantidade de colina para a síntese de acetilcolina, contribuindo assim para o agravamento da deficiência colinérgica na DA. Portanto, existe uma relação direta entre a redução da atividade da PLA2 e severidade da demência e do grau do prejuízo cognitivo em pacientes portadores da doença de Alzheimer.
Ressalta-se ainda que existe uma relação entre a redução da atividade da acetilcolinesterase no córtex frontal e parietal e o início da demência, bem como à quantidade de placas senis e novelos neurofibrilares formadas e à morte precoce de pacientes com DA. (SERENIKI, VITAL, 2008).
Quantas pessoas sofrem com a Doença de Alzheimer?
Segundo a Organização Mundial de Saúde (OMS), atualmente, mais de 55 milhões de pessoas vivem com demência em todo o mundo, e há quase 10 milhões de novos casos a cada ano. Dentre esses, a doença de Alzheimer é a forma mais comum de demência e pode contribuir para 60-70% dos casos. (OMS, 2022)
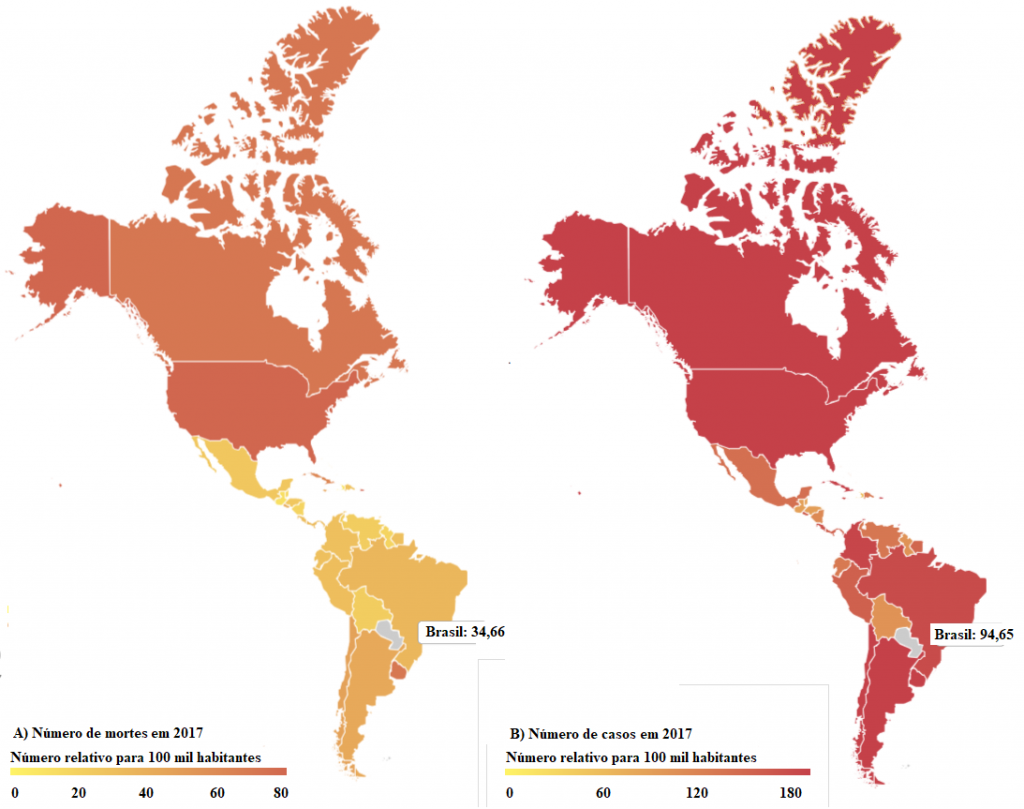
Segundo a Organização Pan-Americana da Saúde (OPAS), mais de 10 milhões de pessoas estão vivendo com demência no continente americano. Apenas no Brasil, em 2017, houve uma taxa de 34,66 óbitos para cem mil habitantes, enquanto os novos casos estão em 94,65 para cem mil habitantes, havendo um aumento de casos e mortes comparados aos dados de 2015 (Figura 4). (OPAS, 2022).
Uma revisão sistemática de 2015, mostrou que a Doença de Alzheimer (DA) é responsável por 60% dos casos de demência no Brasil (BOFF et al., 2015). Sendo que os impactos financeiros desta doença, comprometem cerca de 66% da renda familiar, chegando até 80% em casos da DA associada a outras doenças crônicas (VERAS et al., 2007).
Um estudo publicado em 2021 entrevistou mais de 9 mil adultos cadastrados na base de dados Estudo Longitudinal da Saúde dos Idosos Brasileiros (ELSI-Brasil) mostrou que a prevalência de DA observada foi igual 0,75%. Além disso, a proporção de pessoas com Alzheimer no Brasil aumentou 127% em três décadas. Esse estudo mostrou ainda que a probabilidade de diagnóstico médico de DA aumenta em 11% para cada ano de aumento do envelhecimento. Os autores destacaram ainda que idosos com DA são menos propensos a serem negros e mais propensos a serem aposentados ou desempregados. Além disso, esses participantes são mais propensos a sofrerem hospitalizações durante um período de um ano. Por outro lado, eles são menos propensos a fazer exames oftalmológicos regulares e consultar um dentista. Outro dado preocupante é que os idosos com DA no Brasil relataram problemas de saúde mental com maior probabilidade de se sentirem tristes e serem diagnosticados com depressão. (FETER et al., 2021)
Como é o tratamento da DA?
Nos dias atuais, ainda não existe um fármaco para a cura definitiva da Doença de Alzheimer, portanto seu tratamento é composto por estratégias farmacológicas que amenizem os sintomas (Tabela 1) e intervenções psicossociais para o paciente e seus familiares.
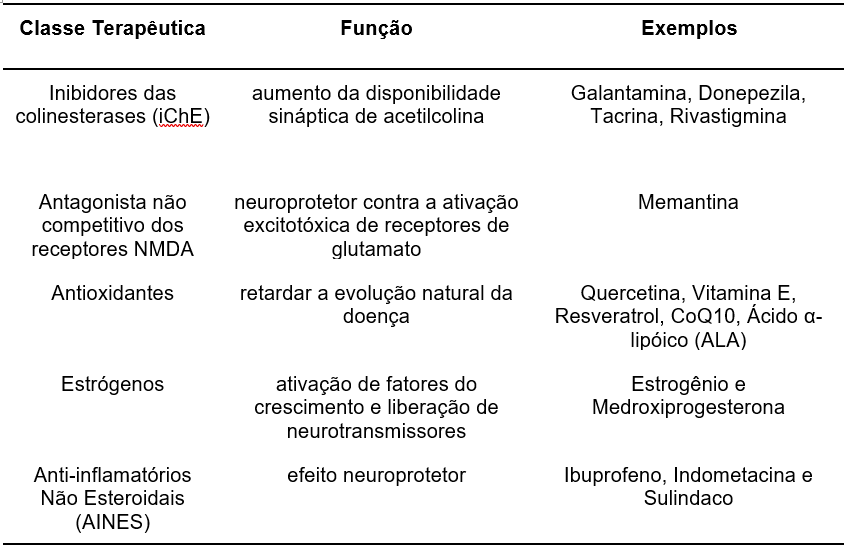
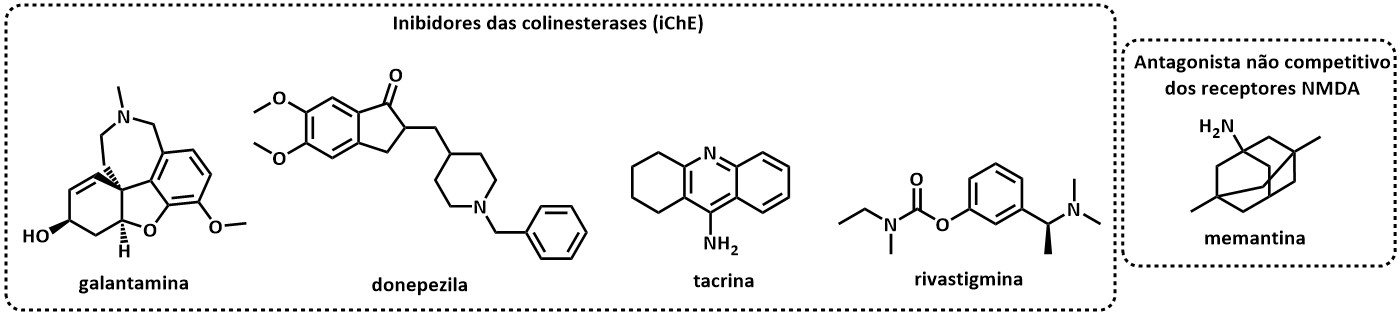
Os principais fármacos utilizados para o tratamento específico da DA são os inibidores das colinesterases (iChE), tais como: Galantamina, Donepezila, Tacrina e Rivastigmina (Figura 5). Seu uso tem como objetivo a inibição das principais enzimas catalíticas da acetilcolina, como a acetil e a butirilcolinesterase, ocorrendo o aumento da disponibilidade sináptica de acetilcolina. Os pacientes com DA leve que fizeram a administração dos inibidores das colinesterases mostraram resultados discretos, mas significativos em relação aos grupos não tratados, sobre as capacidades funcionais, o comportamento e a cognição (FORLENZA, 2005). O seu uso porém, traz alguns efeitos adversos como: perda de peso, perda do apetite, dores ou fraqueza muscular, cansaço ou sonolência e diversos efeitos gastrointestinais como náuseas, vômitos, dor de estômago e diarreia (FALCO et al., 2016).
A Memantina (Figura 5) é um antagonista não competitivo dos receptores NMDA (receptor ionotrópico ativado pelo Glutamato). O glutamato é liberado em grandes quantidades pelas células danificadas pela DA e outros distúrbios neurológicos. Quando esse glutamato encontra os receptores NMDA na célula neuronal danificada, o cálcio flui livremente para dentro da célula, o que pode levar à degeneração celular (FALCO et al., 2016). Assim, a Memantina age como neuroprotetor contra a ativação excitotóxica de receptores de glutamato (Misztal et al., 1996). O tratamento com memantina teve resultados benéficos funcionais e comportamentais, reduzindo a dependência de cuidados assistenciais. Os efeitos adversos apresentados pelo fármaco são bem tolerados pelo paciente, como a cefaleia, constipação e tontura. (FORLENZA, 2005).
Outros fármacos abordados são os Antioxidantes, que são usados para retardar a evolução natural da doença, porque o estresse oxidativo pode contribuir para a patogenia da DA. Também é possível a administração de estrógenos para a prevenção da DA. Evidências sugerem que, com base nos mecanismos neuroprotetores demonstrados in vitro e em modelos animais, estes ativam fatores do crescimento e promovem a liberação de neurotransmissores, assim aumentando o fluxo sanguíneo cerebral. Por fim, os anti-inflamatórios não-esteroidais também podem exercer um efeito neuroprotetor, mudando a patogênese e o risco da DA, reduzindo sua incidência, porém não mudando o risco de demência vascular (FORLENZA, 2005).
Nos próximos posts, vamos explorar melhor a classe terapêutica dos inibidores de acetilcolinesterases como a galantamina. Fique ligado e até mais!
Se gostou desse conteúdo, compartilhe!
Referências
ARAÚJO, C. R. M.; SANTOS, V. L. dos A.; GONSALVES, A. A. Acetilcolinesterase – AChE: Uma Enzima de Interesse Farmacológico. Rev. Virtual Quim., 2016, 8 (6), 1818-1834. Disponível em:<http://static.sites.sbq.org.br/rvq.sbq.org.br/pdf/v8n6a04.pdf>. Acesso em 14 de Agosto de 2021.
BOFF, M. S.; SEKYIA, F.; BOTTINO, C. Revisão sistemática sobre prevalência de demência entre a população brasileira. Revista de Medicina, [S. l.], v. 94, n. 3, p. 154-161, 2015. São Paulo. Disponível em:<https://www.revistas.usp.br/revistadc/article/view/108745>. Acesso em 18 de Agosto de 2021.
BRASIL. Ministério do Desenvolvimento Social. Estratégia Brasil Amigo da Pessoa Idosa. Brasília, 2018. Disponível em:<https://www.mds.gov.br/webarquivos/publicacao/Brasil_Amigo_Pesso_Idosa/Documento_Tecnico_Brasil_Amigo_Pessoa_Idosa.pdf>. Acesso em 18 de Agosto de 2021.
CAETANO, L. A. O.; SILVA, F. S.; SILVEIRA, C. A. B. Alzheimer, sintomas e grupos: uma revisão integrativa. Vínculo vol.14 no.2 São Paulo, 2017. Disponível em:<http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1806-24902017000200010>. Acesso em 17 de Agosto de 2021.
FALCO, A. D. et al. Doença de Alzheimer: hipóteses etiológicas e perspectivas de tratamento. Química Nova, v. 39, p. 63-80, 2016. Disponível em:<https://www.scielo.br/j/qn/a/6QpByS45Z7qYdBDtD5MTNcP/?lang=pt&format=html>. Acesso em 17 de Agosto de 2021.
FETER, N. et al. Who are the people with Alzheimer’s disease in Brazil? Findings from the Brazilian Longitudinal Study of Aging. Revista Brasileira de Epidemiologia, v. 24, 2021. Disponível em:< https://www.scielo.br/j/rbepid/a/Gj8VfsHw7hZ4z7LhcFcn6DH/?lang=en#>. Acesso em 16 de Janeiro de 2022.
FORLENZA, O. V. Tratamento farmacológico da doença de Alzheimer. Archives of Clinical Psychiatry (São Paulo), v. 32, p. 137-148, 2005. Disponível em:<https://www.scielo.br/j/rpc/a/RtsYhwfHPBmSvpXgJHzdVWs/?format=pdf&lang=pt>. Acesso em 18 de Agosto de 2021.
GAMCHEOLOU KOREAN MEDICAL CLINIC. 치매형 보행장애란? Disponível em:<https://www.drgambrain.com/alzheimer>. Acesso em 18 de Agosto de 2021.
GUTIERREZ, B. A. O.; SILVA, H. S.; GUIMARÃES, C.; CAMPINO, A. C. Impacto econômico da doença de Alzheimer no Brasil: é possível melhorar a assistência e reduzir custos? Revisão. Ciência & Saúde Coletiva. 2014; 19(11). Disponível em:<https://www.scielo.br/j/csc/a/qFYXCm5vdYxFXswpmTmHBxp/abstract/?lang=pt>. Acesso em 18 de Agosto de 2021.
JIN, J. Alzheimer Disease. JAMA Neurology, 2015; 313 (14): 1488. Disponível em:<https://jamanetwork.com/journals/jama/fullarticle/2247146>. Acesso em 19 de Agosto de 2021.
KOCAHAN, S. DOGAN, Z. Mechanisms of Alzheimer’s Disease Pathogenesis and Prevention: The Brain, Neural Pathology, N-methyl-D-aspartate Receptors, Tau Protein and Other Risk Factors. Clin Psychopharmacol Neurosci. 2017 Feb; 15(1): 1–8. Disponível em:<https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5290713/#__ffn_sectitle>. Acesso em 17 de Agosto de 2021.
MISZTAL, Marcin et al. Learning deficits induced by chronic intraventricular infusion of quinolinic acid—protection by MK-801 and memantine. European journal of pharmacology, v. 296, n. 1, p. 1-8, 1996. Disponível em:<https://www.sciencedirect.com/science/article/abs/pii/0014299995006826>. Acesso em 18 de Agosto de 2021.
MOLARI, F. Alzheimer: Evidências Fisiopatológicas, Diagnóstico e Terapia. Trabalho de Conclusão de Curso, 2011. Universidade do Extremo Sul Catarinense (UNESC). Disponível em:<http://repositorio.unesc.net/bitstream/1/627/1/Francielle%20Molari.pdf>. Acesso em 17 de Agosto de 2021.
ORGANIZAÇÃO PAN AMERICANA DE SAÚDE (OPAS). Alzheimer ‘s disease Internacional. Vamos conversar sobre demência. Brasília (DF); 2021. Disponível em:<https://www.paho.org/vamos-conversar-sobre-demencia/>. Acesso em 16 de Janeiro de 2022.
RIBEIRO, C. F. Doença de Alzheimer: a principal causa de demência nos idosos e seus impactos na vida dos familiares e cuidadores. Curso de Especialização em Atenção Básica em Saúde da Família, 2010. Universidade Federal de Minas Gerais. Disponível em:<https://www.nescon.medicina.ufmg.br/biblioteca/pesquisa/simples/DOENCA%20DE%20ALZHEIMER:%20A%20PRINCIPAL%20CAUSA%20DE%20DEMENCIA%20NOS%20IDOSO/>. Acesso em 17 de Agosto de 2021.
SERENIKI, A.; VITAL, M. A. B. F. A doença de Alzheimer: aspectos fisiopatológicos e farmacológicos. Artigos de Revisão. Rev. psiquiatr. Rio Gd. Sul, 30 (1 suppl), 2008. Disponível em:<https://www.scielo.br/j/rprs/a/LNQzKPVKxLSsjbTnBCps4XM/?lang=pt>. Acesso em 17 de Agosto de 2021.
SMITH, M. A. C. Doença de Alzheimer. Braz. J. Psychiatry 21 (suppl 2), Out 1999. Disponível em:<https://www.scielo.br/j/rbp/a/DbpBDqKVTnsfyF3HHTDCkNN/?lang=pt#>. Acesso em 16 de Agosto de 2021.
VERAS et al. Avaliação dos gastos com o cuidado do idoso com demência. Revista de Psiquiatria Clínica, São Paulo, 2007. Disponível em:<http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0101-60832007000100001&lng=en&nrm=iso.>. Acesso em 18 de Agosto de 2021.
WORLD HEALTH ORGANIZATION (WHO). Dementia. 2020. Disponível em:<https://www.who.int/news-room/fact-sheets/detail/dementia>. Acesso em 16 de Janeiro de 2022.
Profa. Dra. Marcelle de Lima Ferreira Bispo
Professora Adjunta do Departamento de Química da Universidade Estadual de Londrina (UEL). Possui experiência na área de Química Medicinal, com ênfase em planejamento, síntese, modelagem molecular e avaliação biológica de novas substâncias com potenciais atividades antibacteriana, antimicobacteriana, antifúngica, antichagásica, antileishmania, antimalárica e antitumoral.



I’m not sure where you’re getting your info, but good topic. I needs to spend some time learning more or understanding more.
Thanks for fantastic information I was looking for this info for my mission.
I am incessantly thought about this, thanks for posting.
This site definitely has all of the information I needed about this subject